Herpes zòster: què és i a qui afecta?
- Salut pràctica
- Infeccions víriques
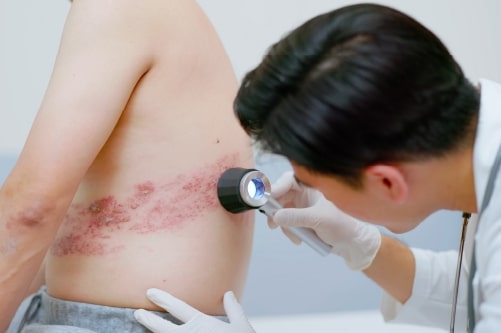
En aquest post explicarem què és l’herpes zòster, qui se’n pot veure afectat, quins en són els signes, símptomes i complicacions i la manera de tractar-lo.
Conegut col·loquialment com a foc de Sant Antoni, l’herpes zòster és una afecció vírica que afecta prop del 20 % de la població. Ho pot fer en qualsevol moment i edat, encara que el més habitual és que ocorri en les persones de més de 60 anys o en persones amb el sistema immune deteriorat.1,2
Què és l’herpes zòster?1-4
L’herpes zòster és una malaltia neurocutània causada pel mateix virus que la varicel·la, per la qual cosa no té cap relació amb l’herpes simple, més que per la naturalesa vírica.
Després de contraure la varicel·la, el virus es queda latent en determinats nervis del cos. L’herpes zòster apareix quan el virus es reactiva en aquests nervis i produeix petites butllofes doloroses a la pell en forma d’anell, agrupades al llarg de la zona de distribució del nervi espinal o dermatoma.
L’herpes zòster sol afectar només un dermatoma, i les zones més afectades són:
- La regió toràcica i lumbar
- La regió cervical
- La zona del nervi trigemin, que afecta l’ull, la cavitat nasal i la mandíbula
Com es contagia l’herpes zòster?1-3,5
El més habitual és que els pacients amb herpes zòster se n’hagin contagiat durant la infància a partir de la varicel·la. Després de guarir-se, el virus queda latent durant anys als ganglis dels nervis dorsals, i és la reactivació del virus la que produeix l’aparició de l’herpes zòster. La reactivació es pot produir no tan sols en persones que hagin tingut una infecció del virus de la varicel·la, sinó també en persones que n’hagin rebut la vacuna.
En el cas de persones que no n’hagin rebut la vacuna ni que hagin patit la varicel·la, el contagi seria possible si entren en contacte amb persones que pateixen un episodi d’herpes zòster. El virus es transmet, en aquests casos, a partir de les vesícules cutànies, per contacte directe amb aquestes o per la transmissió aèria produïda per la descamació de la pell de la persona infectada. Però una persona infectada així desenvoluparà la varicel·la, no l’herpes zòster. Aquest últim el podria desenvolupar més endavant al llarg de la seva vida.
A qui afecta l’herpes zòster?2-4
La incidència d’herpes zòster augmenta amb l’edat, especialment a partir dels 50 anys, amb el pic màxim de casos en el grup de persones de més de 75 anys. Els últims anys, la incidència de l’herpes zòster ha augmentat arreu del món a causa de l’envelliment demogràfic. S’estima que el 20 % de la població en patirà al llarg de la vida.
Les dones en tenen un risc més gran que els homes, i s’indiquen com a altres factors predisposants la raça blanca i els antecedents familiars d’herpes zòster.
La simple presència del virus varicel·la-zòster no és suficient perquè aparegui la malaltia. Perquè ho faci, s’han de donar situacions com les alteracions del sistema immune causades per l’envelliment, deficiències nutricionals o situacions d’estrès. Així mateix, es pot produir l’alteració patològica del sistema immune a causa del tractament amb determinats medicaments com corticoides o quimioteràpia, l’aparició de tumors o infeccions com el VIH.
De la mateixa manera, certes malalties autoimmunes, com l’artritis reumatoide o el lupus eritematós sistèmic, com també l’asma, l’MPOC i la diabetis, s’associen amb un risc més alt d’herpes zòster.
Signes i símptomes de l’herpes zòster4,6
La lesió cutània característica de l’herpes zòster és precedida en la majoria dels casos per un dolor que va des d’una picor lleu fins a un dolor punxant, ardent i que produeix coïssor. De vegades, la intensitat del dolor és tal que pot portar a pensar en patologies amb afectació pleural, un infart de miocardi, un còlic renal o biliar, una apendicitis o un prolapse de disc intervertebral, entre d’altres.
Al cap d’uns quants dies apareixen les úlceres a la pell. Durant aquesta fase les lesions són altament contagioses, ja que el virus és dins de les vesícules. Al cap d’uns set a deu dies, s’assequen i es converteixen en crostes que ja no es consideren infeccioses. Poden durar entre tres i quadre setmanes i causar algun tipus de pigmentació a la pell, o, fins i tot, deixar cicatrius.
El temps que passa des de l’aparició del dolor fins a l’erupció és el que tarda el virus a multiplicar-se i arribar a les terminacions nervioses de la pell. A més, algunes persones presenten altres símptomes, com ara mal de cap, calfreds i malestar gastrointestinal.
Tractament i cures de l’herpes zòster2,7
No es pot eliminar el virus de l’herpes zòster de l’organisme mitjançant cap tractament, si bé determinats medicaments poden contribuir a disminuir-ne els símptomes i accelerar la recuperació.
S’ha constatat que l’aplicació d’antivirals tòpics a les lesions no resulta eficaç, per la qual cosa cal administrar fàrmacs antivirals sistèmics, que han mostrat capacitat de reduir la inflamació, millorar el procés de curació i reduir-ne les possibles complicacions. Entre aquests antivirals orals hi ha l’aciclovir, el famciclovir, el valaciclovir i la brivudina.
Es recomana iniciar el tractament durant les primeres 72 hores a partir de l’aparició de les vesícules per augmentar-ne l’eficàcia. Així i tot, amb els antivirals no n’hi ha prou per alleujar el dolor agut que provoca l’herpes zòster, i per això és habitual administrar també analgèsics orals.
Pel que fa a les cures, és recomanable que durant l’episodi d’herpes zòster s’augmentin les mesures higièniques de la pell i s’opti per vestir amb peces de roba folgades i de fibres naturals, així es minimitza el frec del teixit amb la pell i és possible la transpiració. També es pot posar fred local amb compreses i locions de calamina per pal·liar el dolor, així com solucions antisèptiques i secants que ajudin amb la curació de les lesions cutànies. Cal evitar les cures oclusives i l’ús de cremes corticoides.
Complicacions de l’herpes zòster4,8,9
Una fracció dels pacients que pateixen herpes zòster continua patint dolor durant mesos o, fins i tot, anys després de la desaparició de l’erupció. És el que s’anomena neuràlgia postherpètica i és la complicació més freqüent de l’herpes zòster.
Té lloc en més del 30 % dels pacients de més de 80 anys, però és rara en els menors de 50.
Es tracta d’un dolor crònic i intermitent localitzat a la zona afectada per l’herpes, que persisteix almenys 90 dies després de la infecció aguda.
De vegades, el dolor apareix en cas d’estímuls mínims, com el simple frec de la roba o una carícia. És el que s’anomena al·lodínia.
Aquesta complicació té un impacte important en la qualitat de vida, ja que pot incapacitar per fer una vida normal. Les persones acostumen a tenir problemes per dormir i treballar, ansietat i depressió, entre d’altres.
No hi ha mesures realment efectives per guarir la neuràlgia postherpètica, de manera que l’objectiu del tractament és controlar-ne els símptomes.
Altres complicacions que poden tenir lloc amb l’herpes zòster inclouen les sobreinfeccions, les complicacions viscerals i oculars, i en cas de pacients immunodeprimits, les complicacions neurològiques.
Vacunació contra l’herpes zòster3,8-10
La vacunació per a l’herpes zòster redueix, per sobre del 80 %, la probabilitat de desenvolupar la malaltia i la neuràlgia postherpètica.
A Espanya la vacuna de l’herpes zòster està inclosa en el calendari de vacunació recomanat pel Consell Interterritorial del Sistema Nacional de Salut. Es recomana en persones amb immunosupressió, incloent-hi els casos de trasplantaments d’òrgans, infecció per VIH, hemopaties malignes i tumors sòlids amb tractament amb quimioteràpia. També es recomana en la població general als 65 anys i en edats superiors.
A més, si ets assegurat d’Adeslas, recorda que tens disponible el nostre Servei d’Orientació Mèdica General, en el qual en pots obtenir més informació.
Referències:
1Herpes Zoster. Annals of Internal Medicine. Agost 2018.
2Herpes Zóster. Societat Espanyola de Medicina Interna (SEMI). Consultat el febrer del 2024.
3Consenso de la SEMPSPGS sobre la vacunación frente a Herpes Zóster. Societat Espanyola de Medicina Preventiva, Salut Pública i Gestió Sanitària. Abril 2022.
4Documento de Consenso sobre Prevención de Herpes Zóster y Neuralgia Post-Herpética. Asociación de Microbiología y Salud (AMYS). Dept. d’Immunologia, Microbiologia i Parasitologia de la Facultat de Medicina. UPV / EHU. Gener 2014.
5Shingles (Herpes Zoster). Cause and Transmission. Centers for Disease Control and Prevention (CDC). Maig 2023.
6Shingles (Herpes Zoster). Signs and Symptoms. Centers for Disease Control and Prevention (CDC). Maig 2023.
7Actualización en el tratamiento del herpes zóster. Actas Dermo-Sifiliográficas. Acadèmia Espanyola de Dermatologia i Venereologia (AEDV). Març 2006.
8Dolor en el herpes zóster: prevención y tratamiento. Medicina de Familia. SEMERGEN. Juny 2017.
9Vacunación frente al virus del herpes zóster. Atenció Primària. Octubre 2023.
10Herpes Zóster. Instituto de Salud Carlos III. Març 2023.
